特定健康診査・特定保健指導とは
地方職員共済組合は、「高齢者の医療の確保に関する法律」に基づき、平成20年度から組合員と被扶養者を対象に、メタボリックシンドローム(内臓脂肪症候群)に着目した特定健康診査と、生活習慣病の予防のための特定保健指導を行います。
メタボリックシンドローム
厚生労働省によると、疾病全体に占める悪性新生物、心疾患、脳血管疾患などの生活習慣病の割合は増加し、現在、死亡原因に占める生活習慣病の割合は約5割で、医療費において生活習慣病の占める割合は国民医療費の約3割とされています。
生活習慣病は、内臓脂肪の蓄積が原因となっていることが多く、肥満に加えて、高血糖、高血圧といった状態が重複した「メタボリックシンドローム(内臓脂肪症候群)」では、脳血管疾患などの発症リスクが高くなるといわれています。
メタボリックシンドロームが強く疑われる方と予備群と考えられる方をあわせた割合は、男女とも40歳以上から増加し、男性では50歳以上で半数以上、女性では60歳以上で5人に1人という割合に達しています。
メタボリックシンドロームの根底にあるのは食事や運動などの不適切な生活習慣です。内臓脂肪は、適度な運動とバランスの取れた食事により減らしていくことが可能であり、運動指導や食生活の改善を行うことは、生活習慣病の予防につながることになります。
そこで、メタボリックシンドロームに着目した特定健康診査を行い、その結果から、生活習慣病の発症リスクが高く、生活習慣の改善による生活習慣病の予防効果が多く期待できる方に対して、医師、保健師、管理栄養士等の専門家から生活習慣を見直すサポートをする特定保健指導を行います。
特定健康診査・特定保健指導のあらまし
特定健康診査・特定保健指導の対象者は?
共済組合の組合員と被扶養者のうち40歳~74歳の方が対象となります。
特定健康診査ってどんな健診?
メタボリックシンドロームの該当者・予備群の方をいち早く見つけ、心血管病の危険因子を判定するため、腹囲の測定や血糖、脂質、血圧等の検査を行います。
- [基本的な健診の項目]
- ○身長、体重、BMI、腹囲
- ○血圧、中性脂肪、HDLコレステロール、LDLコレステロール、GOT、GPT、γ-GTP、空腹時血糖(又はヘモグロビンA1c)、尿糖、尿蛋白など
- ○質問票(既往歴、自覚症状、他覚症状、服薬、貧血、喫煙、20歳からの体重変化、30分以上の運動習慣など)
健診結果により支援レベルを判定します。
特定健康診査の結果から、腹囲等の数値と血糖、脂質、血圧の数値が一定以上となる項目等(リスク)の数の組み合わせによって、生活習慣の改善が必要なレベルを判定します。
- ★メタボリックシンドロームの該当者 ⇒ 「積極的支援レベル」
- ☆メタボリックシンドロームの予備群 ⇒ 「動機付け支援レベル」
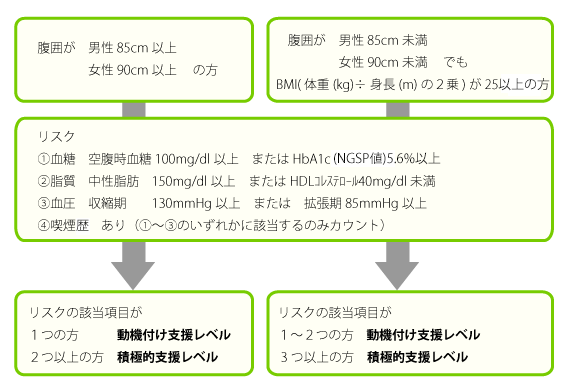
- ◆薬剤治療を受けている方は、特定保健指導の対象外となります。
- ◆支援レベルに該当しない方を含めた全ての特定健康診査受診者に健診結果や問診票から生活習慣の改善に必要な「情報提供」を行います。
特定保健指導って何をするの?
支援レベルの判定により、「動機付け支援レベル」や「積極的支援レベル」となった方の中から、特に保健指導が必要な方について、医師、保健師、管理栄養士等の専門家から、「動機付け支援」や「積極的支援」を受けて頂きます。
◆65歳以上の方は、「積極的支援レベル」に該当しても「動機づけ支援」を行います。
- ☆動機付け支援(「動機付け支援レベル」の方)☆
-
対象者の方が自らの健康状態を自覚し、生活習慣の改善のための自主的な取組みを支援します。
- ☆積極的支援(「積極的支援レベル」の方)☆
-
対象者の方が自らの健康状態を自覚し、生活習慣の改善のための自主的な取組みを3ヶ月以上継続的に支援します。
受診する機関や方法などは共済組合からお知らせします。
☆組合員の方の特定健康診査☆
組合員の方につきましては、事業主が行う定期健康診断を受けることにより、特定健康診査を受けたものとみなされるため、特定健康診査を別途受診する必要はありません。
☆被扶養者の方の特定健康診査☆
被扶養者の方(40歳~74歳の方)につきましては、共済組合が特定健康診査を実施しますので、各支部からの案内に基づき受診して下さい。
また、パート先や自治体での健診、人間ドックを受けた場合は、特定健康診査を受けたものとみなされるため、健診結果を各支部へご提出ください。
☆特定保健指導☆
特定健康診査の受診後、その結果により、支援レベルとなった方のうち特に指導が必要な方には、共済組合から特定保健指導のご案内をいたします。
個人情報を遵守します
当共済組合が保有する組合員と被扶養者のみなさまの個人情報につきましては、個人情報に基づく関係法令を遵守し、厳重に管理いたします。
